U krijgt een operatie voor een tumor in uw borst. In deze folder staat informatie over de operatie.
De operatie gebeurt onder narcose.
De opname
Bureau Opname vertelt u wanneer de operatie is. Dit gebeurt via de telefoon of via een brief.
Voor de operatie heeft u een gesprek met de chirurg en de anesthesist. Een anesthesist zorgt dat u tijdens de operatie onder narcose bent en geen pijn voelt.
Heeft u een allergie voor jodium, bruine pleisters, antibiotica of andere medicijnen? Vertel het dan tijdens dit gesprek.
Vertel het ook als u bloedverdunners gebruikt.
Neem uw eigen medicatie mee van thuis. Neem ook spullen mee voor het geval u een nacht moet blijven.
U hoort via de afdeling anesthesiologie hoeveel tijd voor de operatie u nuchter moet zijn.
Nuchter zijn betekent dat u niet mag eten of drinken.
De operatie
Het mamma-team bestaat uit een chirurg, medisch oncoloog, radioloog, radiotherapeut, patholoog en een mammacare verpleegkundige. Samen maken zij een advies voor de behandeling. Dit advies bespreken zij met u.
Als een operatie nodig is, zijn er 2 mogelijkheden:
een borstsparende operatie of een borstamputatie ()
De chirurg overlegt met u welke operatie voor u het beste is. Dit hangt af van:
- de grootte van de tumor
- de plaats van de tumor
- de grootte van uw borst
- de vorm van uw borst
Een operatie voor borstkanker is geen zware operatie voor het lichaam. Ook vrouwen op hoge leeftijd kunnen de operatie veilig krijgen. ()
De chirurg verwijdert weefsel bij de operatie. Een patholoog onderzoekt dit weefsel. Ongeveer 1 week na de operatie bespreken we met u het resultaat van dit onderzoek. We controleren dan ook de wond.
Hieronder leest u informatie over deze twee verschillende operaties. Kijk ook de voorlichtingsfilm "naar de operatiekamer (players.brightcove.net/28600702001/91f7cea6-c1ca-4b0b-81d8-c6432eebd725_default/index.html?videoId=6318809829112)".
Bekijk deze video online op info.mumc.nl/pub-152
Een borstsparende operatie
Bij een borstsparende operatie verwijdert de chirurg de afwijking met een rand van gezond weefsel daar omheen. U houdt uw borst. De borst kan wel veranderen van vorm of kleiner worden.
Een borstsparende operatie is alleen mogelijk als de tumor niet te groot is vergeleken met de borst.
Na een borstsparende operatie krijgt u bestraling. Dit heet ook wel radiotherapie.
Het gebeurt bij iedereen die een borstsparende operatie krijgt.
De combinatie borstsparende operatie en bestraling is even veilig als het verwijderen van de hele borst. De radiotherapeut vertelt u hoeveel bestralingen nodig zijn.
Video - Operatie borstsparend (vimeo.com/570604743) - https://vimeo.com/570604743
Video - Herstellen vorm van de borst (vimeo.com/567091361) - https://vimeo.com/567091361 (vimeo.com/567091361)
Een radioactief staafje op de plek van de tumor
We bepalen heel precies waar de tumor zit. Op deze plek plaatsen we een radioactief staafje in uw borst. Door dit staafje ziet de chirurg de precieze plek van de kwaadaardige tumor in uw borst.
Er kunnen 2 redenen zijn voor het plaatsen van het staafje:
- De afwijking in uw borst is niet te voelen.
De radioloog doet een jodium-zaadje of een draad op de plek van de tumor. De radioloog gebruikt hiervoor een naald. Dit gebeurt op de afdeling beeldvorming. Daarna maakt de radioloog een foto om te controleren of het op de juiste plek zit.
Dit helpt de chirurg tijdens de operatie om het juiste weefsel uit de borst te verwijderen - U krijgt eerst chemotherapie voordat u de operatie krijgt.
Door de chemotherapie kan het zijn dat de tumor zo klein wordt dat we de tumor niet meer kunnen voelen of zien. Door het staafje weten we ook na de chemotherapie nog precies waar de tumor zit.
Video - Markering te behandelen plaat (vimeo.com/574370436)s (vimeo.com/574370436) - https://vimeo.com/574370436


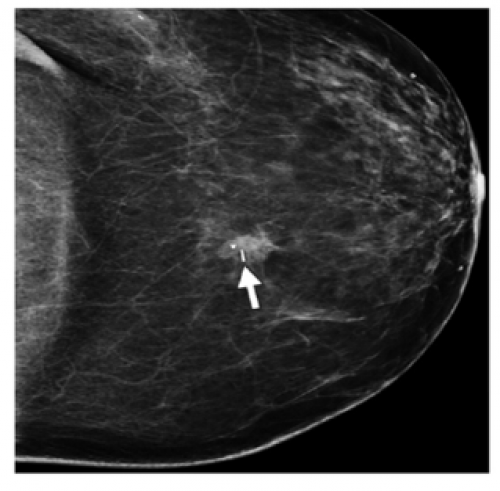
-
Voor dit onderzoek is geen voorbereiding nodig. U meldt zich bij de balie van de afdeling Beeldvorming. Een medewerker wijst u waar u kunt wachten.
De laborant roept u als u aan de beurt bent. De laborant vraagt u om uw bovenkleding uit te doen. Een radioloog plaatst het staafje met de hulp van de laborant.
-
De radioloog moet de tumor goed zichtbaar maken om het staafje op de juiste plek in de borst te plaatsen.
De radioloog kan de tumor zichtbaar maken op 2 manieren:- Met een echo
Een echo doet geen pijn. Met golven van geluid bepalen we de plek van de tumor in de borst. - Met een mammografie en een computer
Bij deze manier leggen we uw borst op een plaat. Een plastic plaatje drukt een deel van de borst plat. Dit drukken kan pijn doen.
Het is erg belangrijk dat u tijdens het onderzoek stil zit en ontspant. Hierdoor heeft u het minste last.
Als de borst goed ligt, maakt de laborant de foto. De computer bepaalt hierna de plek van de tumor in uw borst.
Door de echo of mammografie weet de radioloog waar de tumor zit. Daarna verdooft hij de borst en doet het radioactieve staafje in de borst, precies op de plek van de tumor. Daarna krijgt u nog een foto om te controleren of het staafje goed zit. Het staafje kan nu niet meer verschuiven.
Het onderzoek kan pijn doen, ondanks dat we de borst verdoven. Het onderzoek duurt ongeveer 30 minuten.
Het radioactieve staafje is niet gevaarlijk voor u of uw omgeving. Het staafje kan een lange tijd blijven zitten als dat nodig is.
Als u later de borstsparende operatie krijgt, zorgt het staafje ervoor dat de chirurg de tumor goed kan vinden en verwijderen.
Na de borstsparende operatie maken we altijd een foto van het verwijderde weefsel. We controleren op de foto of het staafje weg is uit uw borst.
- Met een echo
Een borstamputatie
Bij een borstamputatie verwijdert de chirurg al het weefsel van de borstklier én de tepel.
Na de operatie blijft er een slangetje in de wond om bloed en vocht af te voeren. Dit slangetje heet een drain. Hoeveel dagen de drain nodig is, hangt af van de hoeveelheid vocht van de wond. De drain kan 1 dag nodig zijn, maar ook een paar dagen.
De mammacare verpleegkundige van de thuiszorg of van de polikliniek verwijdert de drain. Zij verwijdert de drain als er minder dan 30 milliliter vocht per 24 uur uit de wond komt.
Video - Operatie borstamputatie (vimeo.com/575268543) - https://vimeo.com/575268543

De okselklieren
De eerste uitzaaiing van borstkanker ontstaat vaak in een lymfeklier in ()de oksel aan dezelfde kant als de tumor.
Om te kunnen onderzoeken of de kanker in een okselklier zit, verwijderen we tijdens de operatie 1 of meer klieren uit de oksel.
Er zijn 2 mogelijkheden:
1. Het schildwacht-klier-onderzoek:
Hierbij verwijderen we meestal 1 klier, en soms 2 klieren.
Deze klieren onderzoeken we op een mogelijke uitzaaiing.
2. Okselklier-dissectie
Dit heet ook wel een ‘compleet okselklier-toilet’.
We verwijderen dan alle klieren in de oksel. We onderzoeken alle klieren op een mogelijke uitzaaiing.
Hoe vinden we de schildwachtklier?
Borstkanker verspreidt zich meestal het eerst naar de lymfeklieren in de oksel, de okselklieren. Vanuit deze klieren kan de borstkanker ook naar andere plekken in het lichaam uitzaaien.
Er is 1 lymfeklier het belangrijkste. Dat is de lymfeklier die een direct contact heeft met de tumor in de borst.
Er loopt een lymfevat van de tumor naar deze lymfeklier. Deze lymfeklier heet de schildwacht-klier. Sommige mensen noemen hem ook wel de poortwachterklier of sentinel node. Deze klier zit meestal in de oksel. Heel soms zit de schildwacht-klier naast het borstbeen. Soms is het meer dan 1 klier.
De schildwacht-klier is de eerste plek waar de tumor komt als de tumor uitzaait via de lymfebanen. Pas daarna gaan de uitzaaiingen naar de andere lymfklieren in de oksel.
Hoe vinden we de schildwacht-klier?
Om de schildwacht-klier te kunnen onderzoeken, moeten we hem eerst vinden. We gebruiken hiervoor een speciale techniek. We spuiten een kleine hoeveelheid radioactieve stof in de borst. Deze vloeistof stroomt van de tumor door het lymfevat naar de schildwacht-klier.
Daarna maken we 2 keer een scan. Deze scan heet een lymfo-scintigram. Dit duurt ongeveer 2 keer 15 minuten. Op de scan is te zien waar de schildwacht-klier zit.
Dat we de klier zien, betekent niet dat er ook een uitzaaiing in de klier zit.
We zoeken de schildwacht-klier om hem te kunnen verwijderen. Daarna kunnen we onder de microscoop kijken of er een uitzaaiing in deze klier zit.
Het zichtbaar maken van de schildwacht-klier gebeurt meestal op de middag vóór de operatie. Soms op de ochtend van de operatie. Het gebeurt op de afdeling Nucleaire geneeskunde.
Tijdens de operatie vindt de chirurg de schildwacht-klier doordat er een radioactieve stof in zit. De chirurg gebruikt hiervoor een geigerteller.
Soms toont het lymfo-scintigram geen duidelijke schildwacht-klier. De chirurg gebruikt dan tijdens de operatie een andere stof om de schildwacht-klier te vinden. Deze stof heet ‘patent blauw’. Het patent blauw kan de urine groen kleuren.
Video - Operatie Schildwachtklier procedure (vimeo.com/570602720) - https://vimeo.com/570602720
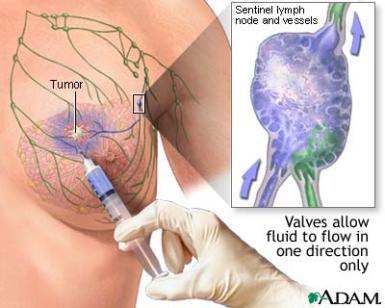

Het verwijderen van de okselklieren
Het verwijderen van de okselklieren gebeurt in een operatie met volledige narcose. De chirurg maakt een snee van 3 tot 5 centimeter in de oksel. Daarna verwijdert hij de lymfeklieren via deze snee.
Het verwijderen van de okselklieren kan op 2 momenten in uw behandeling gebeuren:
- Tegelijk met de operatie aan de borst:
Dit gebeurt als we door eerdere onderzoeken al weten dat er kwaadaardige cellen in een okselklier zitten. - Na het onderzoeken van de schildwachtklier:
Als de patholoog kwaadaardige cellen in de schildwachtklier vond
Het verwijderen van de okselklieren is dan een 2e operatie voor u.
-
- Een afwijking in het gevoel onder de arm en aan de zijkant van het bovenlichaam
- Meer kans op een infectie aan de arm
- De schouder kan minder goed bewegen
- Een dikke arm. Dit komt door lymfoedeem.
De mammacare verpleegkundige geeft u hiervoor adviezen. Deze adviezen staan ook in de folder “ Leefregels na een okselklierverwijdering (info.mumc.nl/pub-54)”.
De chirurg plaatst na het verwijderen van de okselklieren meestal een slangetje om het vocht van de wond af te voeren. Dit slangetje heet een drain. Dit slangetje blijft zitten tot het vocht uit de wond minder dan 30 milliliter per 24 uur is.
Als u naar huis gaat met de drain, komt een verpleegkundige de drain en de wond thuis verzorgen.
Na het verwijderen van het slangetje verzamelt er soms vocht in de oksel of borstholte. Hierdoor ontstaat een zwelling. Heeft u veel klachten van deze zwelling of denkt u dat de wond een infectie heeft? Bel dan de mammacare verpleegkundige.

Complicaties bij een operatie aan de borst of oksel
Complicaties zijn negatieve gevolgen van een behandeling.
Mogelijke complicaties zijn:
- Bloeding na de operatie
- Zwelling van de wond en huid eromheen
- Pijn, ondanks de pijnstilling
- Infectie
- Problemen met de drain
Denkt u dat u een complicatie heeft? Overdag kunt u dan bellen met de mammacare verpleegkundige of de chirurg.
In de avond en in het weekend belt u de Spoedeisende Hulp (SEH).
De telefoonnummers staan onder het hoofdstuk "Contact".
Na de operatie
Ga na de operatie niet alleen naar huis. Na de operatie mag u de eerste 24 uur niet auto rijden of fietsen. Het is verstandig in deze periode niet alleen over straat te gaan. Door de medicijnen is het mogelijk dat u niet helder reageert.
Ook moet er iemand zijn die voor u zorgt bij u thuis. Die persoon kan ook bij mogelijke problemen het ziekenhuis bellen, bijvoorbeeld bij pijn, misselijk zijn of braken.
-
Vertel het ons als u na de operatie pijn heeft of misselijk bent. De verpleegkundige kan u hiervoor medicijnen geven.
-
U kunt na de operatie weer drinken en eten als u niet misselijk bent.
Drink geen alcohol op de eerste dag na de operatie. -
Na de operatie doen we een steriele pleister op de wond. De dag na de operatie mag u zelf de pleister verwisselen. De verpleegkundige van de thuiszorg kan dit ook doen. U kunt de pleister ook laten zitten tot de controle op de polikliniek.
Na een borstsparende operatie is het verstandig dat u uw borst 1 week ondersteunt met een stevige BH. Doe dit dag en nacht.
Na een borstamputatie kunt u een BH met daarin de tijdelijke prothese dragen als u dat prettig vindt.
Neem een goed zittende BH mee naar het ziekenhuis als u metingen krijgt voor de prothese.
-
U mag 2 dagen na de operatie weer douchen. Na het douchen moet u de natte pleister vervangen voor een droge pleister. Een natte pleister gaat broeien en dat is niet goed voor de genezing van de wond.
U mag ook douchen als het slangetje nog in de wond zit.
De chirurg controleert uw wond bij de volgende afspraak. U mag weer baden en douchen zonder pleister als de chirurg vindt dat de wond goed genezen is. Het is wel belangrijk dat u zeep goed afspoelt.
Wanneer de plastisch chirurg u opereerde, mag u pas douchen nadat de drain eruit is.
-
Gebruik liever geen deodorant in de 1e week na het verwijderen van de okselklieren.
Wilt u toch deodorant gebruiken? Dan kunt u het beste een roller gebruiken. Zorg dat de roller de wond niet raakt.Zijn alle okselklieren weggehaald? Dan is het mogelijk dat u in deze oksel niet meer zweet.
-
In overleg met uw arts bepaalt u wanneer u weer kunt werken en sporten.
-
U mag ()de arm boven de schouder heffen, maar nog zonder krachtsinspanning
Krijgt u bestraling na de operatie? Dan krijgt u een afspraak op de bestralingsafdeling.
In deze folder staat informatie over het bewegen van de arm en schouder ter voorbereiding op de bestraling: https://info.mumc.nl/pub-1585.
Zorg en afspraken na de operatie
Gaat u op de dag van de operatie naar huis? Dan belt de mammacare verpleegkundige u de volgende ochtend. Zij vraagt hoe het met u gaat. Ook kunt u zelf vragen stellen. Een mammacare verpleegkundige van de thuiszorg kan bij u langs komen om de wond of drain te verzorgen. Dit gebeurt alleen als u dat zelf niet kan.
Als er problemen zijn, krijgt u een afspraak op het spreekuur van de mammacare verpleegkundige op de polikliniek Oncologie.
Na ongeveer 1 week heeft u een afspraak bij de chirurg. De chirurg vertelt u de uitslag van het onderzoek van het verwijderde weefsel. Samen bespreekt u of u nog een andere behandeling nodig heeft en welke behandeling voor u het beste is.
Woordenboek borstkanker
In medische brieven en documenten staan vaak moeilijke woorden. Daarom maakten wij een woordenlijst. In deze woordenlijst vindt u snel de betekenis van moeilijke woorden.
Woordenboek borstkankerWebsites
-
www.oncologie.mumc.nl (oncologie.mumc.nl/)
-
Woordenboek borstkanker (www.kanker.nl/kankersoorten/borstkanker/woordenboek-borstkanker/overzicht-van-medische-termen-bij-borstkanker#show-menu)
Folder Ductaal Carcinoma In Situ (DCIS): https://info.mumc.nl/pub-151 (info.mumc.nl/pub-151)
Contact
Heeft u complicaties? Overdag kunt u bellen met een mammacare verpleegkundige of de chirurg.
In de avond en in het weekend kunt u bellen met de Spoedeisende Hulp (SEH).
Heeft u nog vragen over deze folder? Bel dan met een mammacare verpleegkundige van de polikliniek Oncologie.
U kunt de mammacare verpleegkundigen bellen op telefoonnummer: 043-387 29 92
- maandag, dinsdag, donderdag en vrijdag van 14.00 tot 15.00 uur
- woensdag van 10.30 tot 11.00 uur.
U kunt hen ook mailen: mammapoli.mccc@mumc.nl
Polikliniek Oncologie: 043-387 64 00
Spoedeisende Hulp (SEH): 043-387 6 700 (buiten kantooruren)
